Ursachen und Risikofaktoren
Haben Sie einen Befund und möchten eine Zweitmeinung oder sind Sie sich nicht sicher, ob Sie an Vorhofflimmern leiden? Gerne nimmt sich einer unser Fachärzte Zeit in einer Sprechstunde.
Es gibt dafür zahlreiche Ursachen – und kann nicht selten auf den jeweiligen Lebensstil zurückzuführen sein. Meistens führen Beschwerden wie Schwindel, Bewusstseinsverlust, Atemnot oder Brustschmerzen zur Diagnose. Und auch ein Schlaganfall kann ein erstes Anzeichen für das Vorliegen dieser Herzrhythmusstörung sein. In den meisten Fällen wird das Vorliegen von Vorhofflimmern jedoch zufällig entdeckt – etwa im Rahmen einer Voruntersuchung oder einem (kardiologischen) Check-up.
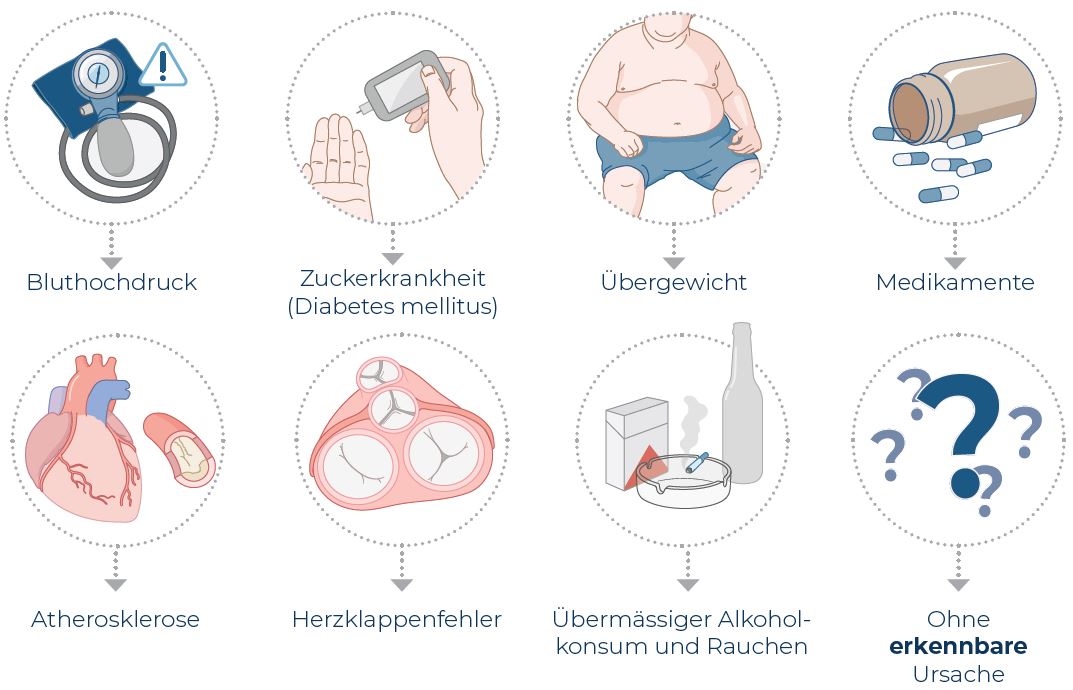
Die häufigsten Ursachen
Alter, Bluthochdruck, Übergewicht, Diabetes, Alkoholkonsum, Drogenmissbrauch, eine Überfunktion der Schilddrüse, Folgeerscheinung einer Herzinsuffizienz, koronare Herzkrankheit, Herzklappen-Erkrankungen, postoperative Folgeerscheinungen, Ausdauersport, Perikarderkrankungen Krankheiten, die den Herzbeutel betreffen Asthma, COPD eine chronisch fortschreitende Erkrankung der Lunge oder das Schlafapnoe-Syndrom.
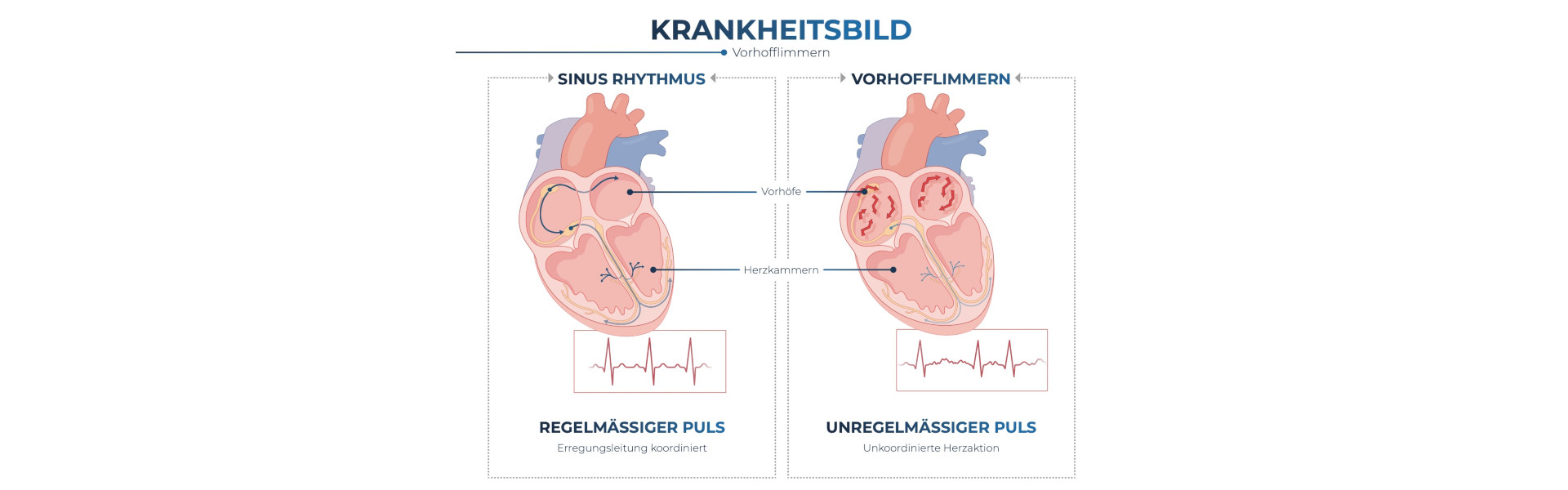
Wann sprechen wir von Vorhofflimmern?
Der gesunde Herzrhythmus ist regelmässig, unbewusst, aber auch variabel und als Pulswelle, die durch den Körper geht, spürbar. Normalerweise geht der Takt des menschlichen Herzens als elektrischer Impuls vom Sinusknoten im rechten Vorhof aus und passt sich der jeweiligen körperlichen, emotionalen und psychischen Belastung sehr rasch an. Das Herz befindet sich in dieser (normalen) Situation somit im Sinusrhythmus. Beim Vorhofflimmern ist dieser Rhythmus gestört und das Herz schlägt folglich nicht mehr regelmässig, auch als Herzflattern wahrgenommen.
Die üblichen Symptome
In der Regel variieren die Symptome stark. Es gibt Patienten, die keinerlei Symptome verspüren, das Vorhofflimmern also nicht selbst bemerken und die Diagnose erst durch eine Komplikation, etwa einen Hirnschlag, bekommen. Andere Menschen nehmen das Vorhofflimmern hingegen deutlich wahr. Dies kann etwa mit dem unangepassten Puls zusammenhängen, durch die reduzierte Herzleistung auffallen oder sich mittels anderer Erkrankungssymptome äußern. Es gibt jedoch auch Patienten, die beim kleinsten Vorhofflimmern schlimme Atemnot oder gar Panikattacken bekommen.
Häufigste Symptome bei Vorhofflimmern
- Unregelmässiger Herzschlag und Puls
- Herzstolpern
- Herzrasen
- Palpitationen (= das subjektive Gefühl, dass das Herz zu schnell und zu stark beziehungsweise unregelmäßig schlägt)
- Schwindel
- Schwitzen
- Atemnot
- innere Unruhe
- Angstgefühle
- Abgeschlagenheit
- Müdigkeit / Erschöpfung / eingeschränkte Leistungsfähigkeit
- Brustschmerzen
- Hirnschlag
Ist Vorhofflimmern gefährlich?
Wird das Vorhofflimmern rechtzeitig und korrekt behandelt, stellt es keine akute Gefahr für den Patienten dar. Denn die Betroffenen können, wie bereits erwähnt, entweder unter schweren Symptomen leiden, welche die Lebensqualität erheblich einschränken können – oder auch nichts davon bemerken. Wichtig zu wissen ist jedoch, dass das Vorhofflimmern Ihr Risiko, einen Schlaganfall oder Hirnschlag zu erleiden, um das Fünffache erhöht. Infolge der unregelmässigen Herzaktivität können sich Blutgerinnsel im linken Herzohr bilden, die in den Körper gestreut werden und kleinere Gefässe verstopfen. Im Hirn kann dies dann zu dem vorab erwähnten Hirnschlag führen.
Neu gibt es den sogenannten CHA2DS2-VASC-Score für Patienten mit Vorhofflimmern – dieser ermöglicht es, dass das Thrombembolie-Risiko bei einem Patienten mit Vorhofflimmern anhand von Risikofaktoren in der Anamnese abgeschätzt werden kann. Daraus leitet sich dann eine entsprechende Behandlungsempfehlung mit einem Blutverdünner ab. Für Patienten, die an Vorhofflimmern leiden, jedoch 0 Punkte im CHA2DS2-VASc-Score erreichen, wird keine Therapie empfohlen. Für alle anderen gilt – mehr ist besser als weniger! Ein Hirnschlag kann verheerende Folgen haben. Dementsprechend ist eine Blutverdünnung absolut notwendig. Für ausgewählte Patienten, welche aus diversen Gründen keinen Blutverdünner einnehmen können, ist der sogenannte Herzohrverschluss eine erwähnenswerte Alternative. Durch einen langanhaltenden, unregelmässigen und zu schnellen Herzschlag kann es über die Zeit aber auch zur Entwicklung einer Herzschwäche (Herzinsuffizienz) kommen. Daher kann das unbehandelte Vorhofflimmern zu einer erhöhten Sterblichkeit, zu Krankenhausaufethalten und / oder zu einer erheblichen Beeinträchtigung Ihrer Lebensqualität führen.
Wo entsteht das Vorhofflimmern?
Das Vorhofflimmern hat seinen Ursprung in den Lungenvenen. An der Stelle, an der die Lungenvenen in den linken Vorhof des Herzens münden, entsteht eine Art Fehlzündung. Diese versetzt den ganzen Vorhof in ein elektrisches Chaos – das Vorhofflimmern. Der Herzrhythmus wird gestört und nicht mehr regelmässig an die grossen Herzkammern (die Ventrikel) weitergeleitet. Den Grundstein der Vorhofflimmer-Therapie bildet daher die Lungenvenen-Isolation. Diese Isolation kann durch eine Narbe erzeugt werden, welche verhindert, dass die Auslöser des Vorhofflimmerns das Herz in eben dieses Chaos versetzen. Zu diesem Zweck wird dann eine Ablation vorgenommen – entweder von innen, unter Verwendung eines Katheters oder chirurgisch von aussen.
Die drei Formen des Vorhofflimmerns (Klassifizierung)
Das Vorhofflimmern kann ein einmaliges oder häufiger auftretendes Ereignis sein und sich ausserdem von Patient zu Patient unterscheiden. Je nach Auftreten, Dauer und Reversibilität (= das Abheilen ohne bleibende Schäden oder Beeinträchtigungen) gilt Vorhofflimmern (abgekürzt: VHF) als anfallsartig (paroxysmal), persistierend (anhaltend) oder permanent (dauerhaft):
- Paroxysmales Vorhofflimmern
Auch intermittierendes Vorhofflimmern genannt, tritt spontan und anfallsartig auf, verschwindet aber in der Regel innerhalb von 24 Stunden von selbst wieder. Deshalb bezeichnet man diese Form des Vorhofflimmerns als „selbstlimitierend“. Die Patienten haben üblicherweise einen normalen Sinusrhythmus und das Vorhofflimmern tritt nur sporadisch auf. Das paroxysmale Vorhofflimmern entsteht am häufigsten im linken Vorhof rund um die Lungenvenen und kann mit der elektrischen Isolation der Lungenvenen vom Vorhof behandelt werden, so dass die Lungenvenen die elektrische Übertragung im Vorhof nicht mehr stören können. Mittlerweile sind eine Vielzahl sogenannter „Trigger“ bekannt, welche ein paroxysmales Vorhofflimmern auslösen können; zu diesen zählen unter anderem Alkohol (insbesondere der exzessive Alkoholgenuss), Übergewicht, Koffein (insbesondere in Form eines Ristrettos oder eines Energy Drinks), Drogen (insbesondere Amphetamine und Kokain) und Rauchen. Wird auf diese Trigger verzichtet, nimmt das Vorhofflimmern ebenfalls ab. - Persistierendes Vorhofflimmern
Das persistierende (anhaltende) Vorhofflimmern hält in der Regel über mehr als sieben Tage an oder lässt sich nur mittels medizinischer Mittel beheben (durch die Einnahme von Medikamenten oder mithilfe von Stromschlägen (= der Kardioversion)). Das persistierende Vorhofflimmern ist komplexer in seiner Entstehung und bildet sich in der Regel nicht von alleine zurück in einen Sinusrhythmus. Dank der Kardioversion kann es allerdings wieder in einen Sinusrhythmus gebracht werden. Das persistierende Vorhofflimmern entsteht im linken Vorhof und wird mit zunehmender Fibrose (Vermehrung von Bindegewebsfasern in einem Organ) in beiden Vorhöfen weitergeleitet. - Permanentes Vorhofflimmern
Das permanente (dauerhafte) Vorhofflimmern wird von Patienten und Ärzten gleichermaßen akzeptiert, eine Beendigung mit medizinischen Mitteln wird nicht mehr angestrebt. Gegebenenfalls werden die Beschwerden behandelt und möglichen Folgen vorgebeugt. Bei einem permanenten Vorhofflimmern mit einem anhaltenden Puls von über 100 Schlägen pro Minute muss dieser jedoch gebremst werden. Falls die Medikamente hierfür nicht ausreichen oder vom Patienten nicht toleriert werden, kann über die Implantation eines Herzschrittmachers nachgedacht werden. Ebenfalls gilt es, mögliche weitere Komplikationen mittels des Einsatzes eines Blutverdünners zu vermeiden.
Wie wird das Vorhofflimmern diagnostiziert?
Um das Vorliegen des Vorhofflimmerns feststellen zu können, befragen wir Ärzte den Betroffenen zunächst hinsichtlich seiner Beschwerden und Symptome. Anschliessend folgen weitere Diagnoseverfahren. Schlussendlich lässt sich das Vorhofflimmern unter Verwendung eines Elektrokardiogramm (EKG) oder eines Langzeit-EKGs diagnostiziert. Und – wie bereits erwähnt – auch Smartphones oder eine Apple Watch sind mittlerweile geeignet, das Vorhofflimmern anzuzeigen.
Tritt das Vorhofflimmern nur gelegentlich auf, wird es schwierig, dieses unter Berücksichtigung einer Momentaufnahme (= dem EKG) aufzuzeichnen. Deswegen werden in solchen Fällen Langzeit-EKGs durchgeführt. Es gibt aber noch zuverlässigere Verfahren, die eine kontinuierliche EKG-Aufzeichnung ermöglichen. Die Funktionsweise dieser Geräte ist unterschiedlich (sie können mit einem Pflaster aufgeklebt oder unter der Haut platziert werden).
Sobald die Diagnose gestellt wurde, müssen alle möglichen Ursachen für das Vorliegen dieser Herzrhythmusstörung ausgeschlossen werden. Hierzu führen wir Kardiologen eine Echokardiographie (einen Herzultraschall) und eine Ergometrie (ein Belastungs-EKG) durch und entnehmen dem Patienten Blut. Zusätzlich dazu kann noch ein CT (Computertomographie) veranlasst oder das Verlegen eines Herzkatheters notwendig werden.
Typische EKG-Kurve eines gesunden Herzschlages
Die Herzstromkurve setzt sich aus verschiedenen Wellen und Zacken zusammen, die den Verlauf der elektrischen Impulse im Herzen sichtbar machen.
Hier die EKG-Kurve eines gesunden Herzens – der Sinusrhythmus. Die grossen Ausschläge (= die QRS-Komplexe) folgen einander sehr regelmässig. Die kleineren Erhebungen vor diesen Ausschlägen (stellen die sogenannten P-Wellen dar), zeugen von einer guten Sinusknoten-Aktivität.
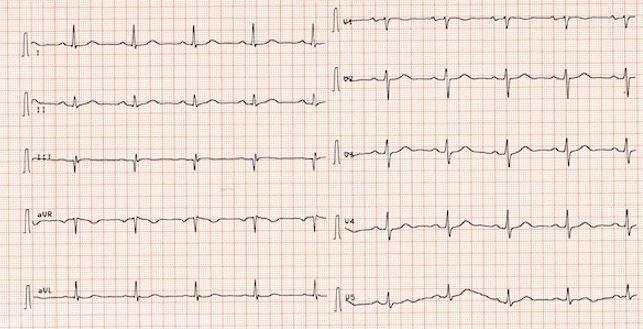
EKG-Kurve bei Vorhofflimmern
Zur Bestätigung der „Vorhofflimmern“-Diagnose wird ein Elektrokardiogramm (EKG) durchgeführt. Das folgende EKG zeigt eine absolute Arrhythmie. Die grossen Ausschläge (= die QRS-Komplexe) sowie die Grundlinien sind – erkennbar – vollkommen unregelmässig. Kleinere Erhebungen vor diesen Ausschlägen gibt es dagegen nicht mehr.

Erhöhte Lebensqualität dank modernster Behandlungsmethoden
Unsere Therapie-Methoden im Zusammenhang mit Vorhofflimmern haben zum Ziel, die Beeinträchtigung Ihrer Lebensqualität wieder erheblich zu verbessern, Ihre Symptome zu reduzieren und die Risiken des unbehandelten Vorhofflimmerns merklich zu minimieren, Herzinsuffizienz und Hirnschlag zu verhindern und damit verbundene Spätfolgen vorausschauend zu vermeiden.
Unsere Methoden ermöglichen zudem das rasche Absetzen Ihrer Medikamente und vor allem das Absetzen des Blutverdünners nach dem chirurgischen Eingriff. Im folgenden Abschnitt erfahren Sie mehr über die von uns angebotenen Therapien.
Spezialisiert auf hartnäckiges oder komplexes Vorhofflimmern
Unser innovatives „Herz & Rhythmus Zentrum“ ist spezialisiert auf die Diagnose und Behandlung des Vorhofflimmerns – insbesondere bei hartnäckigem oder komplexem Vorhofflimmern, welches bei bereits behandelten Patienten nach einer oder mehreren Katheter-Ablationen auftreten kann.
Auch bei uns übernimmt – wie in der modernen Herzmedizin üblich – ein interdisziplinäres Team von Kardiologen und Herzchirurgen die tragende Rolle in der Diagnose und Behandlung von Herzrhythmusstörungen. Diese Arbeitsweise wird im Übrigen auch von den aktuellen Richtlinien der grossen Fachgesellschaften in dieser Form vorgegeben.
Das Kompetenznetz Vorhofflimmern e.V. (AFNET) sammelt stets aufklärendes Informationsmaterial für Patienten mit Vorhofflimmern.
Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung. Allein in Deutschland leben rund zwei Millionen Patienten mit Vorhofflimmern. Betroffen sind vor allem ältere Menschen. Aufgrund des demographischen Wandels wird sich diese Zahl in den nächsten 40 Jahren mehr als verdoppeln. Die Betroffenen haben ein erhöhtes Risiko für Schlaganfälle und weitere Komplikationen zu verhindern. Die Behandlung von Vorhofflimmern zielt darauf auf, diese Komplikationen zu verhindern.
Anbei die Patienten Broschüre.